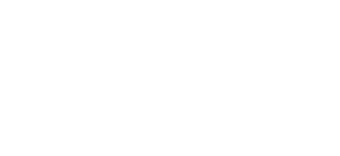مقاومت دارویی موضوعی است که در حوزه ی سلامت جهانی و بالینی توجه زیادی را به خود جلب کرده است. وقتی از مقاومت به دارو صحبت میکنیم، منظور توانایی میکروبها یا سلولهای بیمار در کاهش یا خنثیسازی اثر داروهاست. از بین بردن این مقاومت که در بیماریهای عفونی پیامدهای جدی دارد، نیاز به استراتژیهای پژوهشی و بالینی دارد. در این پست وبلاگ به تعریف مقاومت دارویی و مکانسیم آن می پردازیم و روش های مقابله و از بین بردن مقاومت آنتی بیوتیکی (مقاومت به داروهای آنتی بیوتیک) را بررسی می کنیم.
مقاومت دارویی چیست؟
مقاومت دارویی زمانی رخ میدهد که یک موجود زنده مثل باکتری، ویروس، قارچ یا سلول سرطانی، توانایی خود را برای تحمل اثرات یک دارو افزایش دهد و باعث شود که درمانهای استاندارد دیگر مؤثر نباشند. این پدیده میتواند ناشی از موارد زیر باشد.
- تغییرات ژنتیکی: جهشهای کوچک در دی ان ای (DNA) موجودات میتوانند باعث شوند دارو دیگر نتواند به هدف خود متصل شود یا اثر بگذارد. به زبان ساده، باکتری یا سلول سرطانی خود را طوری تغییر میدهد که دارو دیگر روی آن اثر ندارد.
- تنظیمات اپیژنتیک: حتی بدون تغییر در دی ان ای (DNA)، برخی سلولها با فعال یا عدم فعال سازی برخی ژن ها میتوانند به دارو مقاوم شوند.
- مکانیزمهای بیوشیمیایی: بعضی سلولها پروتئینها یا به اصطلاح “پمپهایی” میسازند که دارو را از خود خارج میکنند یا آن را تجزیه میکنند. به این ترتیب، مقدار داروی مؤثر در سلول کم شده و دارو بیاثر میشود. منظور از “پمپ” در اینجا، پمپهای بیولوژیکی عمومی (مانند پمپهای efflux) است که در سلولها برای دفع مواد مضر یا داروها وجود دارند.
چطور بفهمیم مقاومت آنتیبیوتیکی داریم؟
پزشک برای بررسی وضعیت بیمار و تشخیص عوارضی مانند سپسیس(التهاب ناشی از عفونت شدید)، آزمایش خون تجویز میکند. در این فرآیند، نمونه خون در آزمایشگاه مورد بررسی قرار میگیرد و باکتریهای موجود در آن در معرض انواع آنتیبیوتیکها قرار داده میشوند.
اگر باکتریها حتی پس از استفاده از داروها به رشد و تکثیر خود ادامه دهند، این نشانهی روشنی از مقاومت آنتیبیوتیکی است. شناسایی این مقاومت کمک میکند تا درمان مؤثرتر و دقیقتری برای بیمار انتخاب شود.
علائم مقاومت دارویی
علائم مقاومت دارویی بسته به زمینه بالینی متفاوتاند اما برخی نشانههای عمومی عبارتاند از:
- عدم بهبود پس از درمان استاندارد.
- بازگشت سریع بیماری پس از پاسخ اولیه.
- نیاز به افزایش مکرر دوز یا تغییر ترکیب داروها.
- بروز عفونتهای مکرر
کاهش حساسیت سلولها به دارو یا افزایش بیان ژنهای مقاومت نیز در آزمایشگاه بررسی می شود.
از بین بردن مقاومت دارویی
برای غلبه بر چالش مقاومت دارویی و تقویت اثر درمانها، ضروری است از ترکیبی از روشهای پیشرفته استفاده کنیم. روشهایی مانند تشخیص دقیق، استفاده از آنتی بیوتیک به صورت کنترل شده، پایش ژنتیکی، بهکارگیری نشانگرهای زیستی و فناوری رسانش هدفمند، راههایی مؤثر و بهبوددهنده اثربخشی درمان محسوب میشوند. این تکنیکها کمک میکنند تا مقاومت دارویی در مراحل ابتدایی شناسایی و درمان شود و روند درمانی را به شکل فردیسازیشده (پزشکی دقیق) پیش ببریم.

راهکار درمان مقاومت دارویی
راهکارهای نوین درمانی باید چندوجهی باشند و از جهات مختلف به بررسی علت مقاومت و درمان آن بپردازند. طبق تحقیقات دیوید هورن رئیس بخش پزشکی دانشگاه واشنگتن در سال 2024، روش های زیر برای مقابله با مقاومت دارویی در حال توسعه هستند.
- توسعه داروهای جدید
- بهکارگیری ترکیب درمانها برای هدفگیری مسیرهای موازی
- استفاده از ایمونوتراپی برای تقویت پاسخ ایمنی
- بهرهگیری از ویرایش ژن یا تداخل آرانای (RNAi) برای هدفگیری ژنهای مقاومت
- تطبیق درمانها بر پایه پروفایل مولکولی بیمار و پایش پیوسته پاسخ
عفونت های مقاوم به دارو رایج
مقاومت دارویی در برخی از بیماریهای عفونی به دلیل مصرف بیرویه آنتیبیوتیکها و جهشهای ژنتیکی باکتریها بسیار شایع شده است.
بیماریهای رایج مقاوم شامل:
-
سل ریوی (Tuberculosis – TB)
- عامل: مایکوباکتریوم توبرکلوزیس (Mycobacterium tuberculosis)
- نوع مقاومت: MDR-TB (مقاومت به ایزونیازید و ریفامپیسین) و XDR-TB (مقاومت گسترده به داروهای خط دوم)
- وضعیت: سالانه بیش از 500 هزار مورد جدید سل مقاوم در جهان گزارش میشود.
-
عفونتهای ادراری (UTI)
- عامل: اشرشیا کلی (Escherichia coli – E. coli)
- مشکل: مقاومت بالا به آنتیبیوتیکهای رایج مانند سفالوسپورینها (Cephalosporin) و فلوروکینولونها (Fluoroquinolone).
-
عفونتهای بیمارستانی (Nosocomial Infections)
- عامل: کلبسیلا پنومونیه (Klebsiella pneumoniae)، آسینتوباکتر بومانئی (Acinetobacter baumannii)، سودوموناس آئروژینوزا (Pseudomonas aeruginosa)
- ویژگی: مقاومت شدید به کارباپنمها (آخرین خط درمانی) و ایجاد سپسیسهای مرگبار.
-
عفونت ناشی از استافیلوکوک مقاوم به متیسیلین (MRSA)
- عامل: Staphylococcus aureus
- ویژگی: مقاومت به آنتیبیوتیکهای بتالاکتام و گسترش سریع در بیمارستانها.
جدیدترین مقاومتهای یافتشده در بیماریهای عفونی
در سالهای اخیر مقاومتهای جدیدی در باکتریها و ویروسها گزارش شده که نگرانی جهانی ایجاد کرده است. برخی از مهمترین آنها عبارتاند از:
-
سال 2023 – کلبسیلا پنومونیه (Klebsiella pneumoniae):
سویههای این باکتری در هند و اروپا مقاومت به آنتیبیوتیک کلیستین (آخرین خط درمان) نشان دادند.
کلیستین آخرین امید درمان بیماران با عفونتهای مقاوم بود.
-
سال 2022 – نایسریا گونورهآ (Neisseria gonorrhoeae):
کشف سویهای از سوزاک در ژاپن که به سفالوسپورینهای نسل سوم (سفتریاکسون) مقاوم شد.
سوزاک مقاوم “ابر بیماری مقاربتی” نام گرفته است.
-
سال 2021 – اشرشیا کلی (Escherichia coli) – (ژن mcr-1):
کشف ژن mcr-1 که مقاومت به کولیسیتین ایجاد میکند. این ژن قابل انتقال به سایر باکتریهاست و مقاومت را جهانی میکند.
-
سال (2020) – قارچ کاندیدا اوریس (Candida auris):
در سال 2020، موارد متعدد در بیمارستانهای آمریکا و اروپا در این رابطه گزارش شد. این مقاومت همزمان به چند داروی ضدقارچ (آزولها و آمفوتریسین B) ایجاد می شود و منجر به ایجاد عفونت بیمارستانی خطرناک با نرخ مرگومیر بالا می شود.
-
سال (2019) – سالمونلا تیفی (Salmonella Typhi):
در سال 2019 شاهد ظهور سویهای از سالمونلا مقاوم به تمام آنتیبیوتیکهای مرسوم به جز آزیترومایسین بودیم. در کشور هایی مثل پاکستان کنترل شیوع تیفوئید در این کشور بسیار دشوار شد.
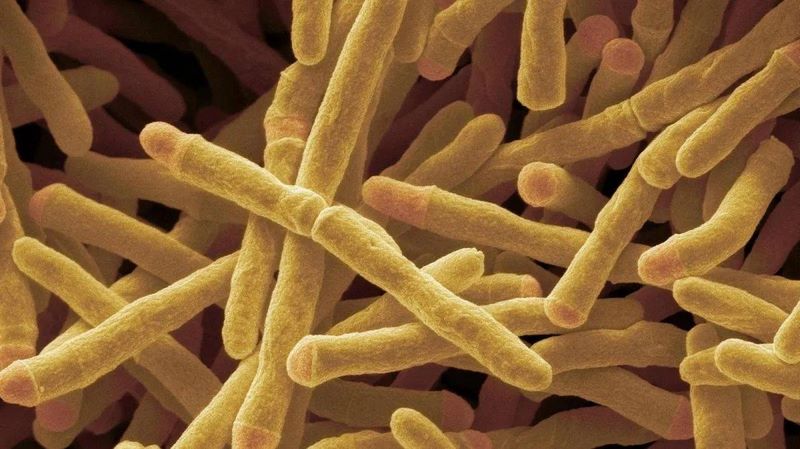
مقاومت دارویی و انتقال از دام و طیور به انسان
مقاومت آنتیبیوتیکی یکی از مهمترین چالشهای بهداشتی جهان است که بخش بزرگی از آن به مصرف بیرویه آنتیبیوتیک در دام و طیور برمیگردد. زمانی که حیوانات برای پیشگیری از بیماری یا افزایش رشد با آنتیبیوتیک تغذیه میشوند، باکتریهای مقاوم در بدن آنها ایجاد شده و از طریق گوشت، تخممرغ، لبنیات و حتی محیط زیست به انسان منتقل میشوند. این مسئله باعث کاهش اثرگذاری آنتیبیوتیکهای حیاتی در درمان بیماریهای انسانی شده و تهدیدی جدی برای سلامت عمومی به شمار میآید. به همین دلیل، کارشناسان بهداشت و سازمانهای جهانی مانند سازمان بهداشت جهانی (WHO) به کاهش و مدیریت مصرف آنتیبیوتیک در صنایع دامپروری و مرغداری توصیه مؤکد دارند.
استفاده از داروهای گیاهی نظیر آنتی بیوتیک گیاهی آریوبیوتیک (Ariobiotic) میتواند نقش مهمی در کاهش مصرف آنتیبیوتیکهای شیمیایی داشته باشد. گیاهان موجود در این داروی طبیعی به دلیل داشتن ترکیبات فعال گیاهی با تخریب غشای سلولی باکتریهایی مثل اشرشیا کلی (E. Coli)، سالمونلا (Salmonella) و کلستریدیوم (Clostridium) آن ها را از بین می برند.
اطلاعات بیشتر راجع به این آنتی بیوتیک گیاهی طیور
این دارو که به صورت پودر محلول در آب به دام و طیور داده می شود، باعث تقویت سیستم ایمنی، کاهش بیماریها و در نتیجه کاهش نیاز به آنتیبیوتیکهای شیمیایی میشود. این روش علاوه بر پیشگیری از مقاومت دارویی، به تولید محصولات دامی سالمتر و ایمنتر برای مصرفکنندگان انسانی کمک میکند.
اطلاعات بیشتر راجع به پودر محلول در آب آریوبیوتیک نانوکپسوله طیور
پرسشهای متداول درباره مقاومت دارویی (FAQ)
-
مقاومت دارویی با مقاومت ضدمیکروبی چه فرقی دارد؟
مقاومت ضدمیکروبی بهطور مشخص به میکروارگانیسمها (مثل باکتریها، ویروسها و قارچها) اشاره دارد که نسبت به داروهای ضدعفونیکننده یا آنتیبیوتیکها مقاوم میشوند. در مقابل، مقاومت دارویی واژهای کلیتر است که شامل مقاومت سلولهای سرطانی نسبت به شیمیدرمانی، داروهای هدفمند و بیولوژیکها نیز میشود. هر دو مفهوم با هم همپوشانی دارند و هردو به کاهش اثربخشی درمانها و پیچیدگی انتخابدرمانی منجر میشوند.
-
آیا مقاومت دارویی همیشه برگشتپذیر است؟
خیر؛ بسته به مکانیزم مقاومت، برخی موارد با تغییر استراتژی درمان قابل کنترلاند اما برخی جهشها ممکن است پایدار باشند.
-
آیا کاهش مصرف آنتیبیوتیکها مؤثر است؟
بله؛ مصرف منطقی و تحت نظارت پزشکی ریسک انتخاب سویههای مقاوم را کاهش میدهد.
-
تکنولوژیهای نوین چه نقشی دارند؟
توالییابی ژنتیکی، بیوپسی مایع، نانوپزشکی و ابزارهای ویرایش ژن در تشخیص و درمان هدفمند مقاومت نقش مهمی دارند.