مقاومت آنتی بیوتیکی در باکتری اسینتوباکتر از اوایل سال 1970 شروع شد و تا به امروز ادامه دارد. اسینتوباکتر (Acinetobacter) به ویژه گونه ی بومانی (A. baumannii) یکی از مهم ترین پاتوژن ها در محیطهای بیمارستانی است که برای سلامتی کارکنان و بیماران خطری جدی محسوب می شود. این باکتری با توانایی بالای بقا در محیط و سازگاری با شرایط مختلف، در توسعه مقاومت آنتیبیوتیکی نقشی عظیم دارد. در سالهای اخیر، مقاومت چنددارویی (MDR) در این گونهها، چه در انسان و چه در حیوانات، به چالشی جدی برای بهداشت عمومی تبدیل شده است. این پست وبلاگ به بررسی مکانیسمهای مقاومت آنتی بیوتیکی، پیامدهای آن در دام، طیور، حیوانات خانگی و انسان و لزوم کنترل آن میپردازد.
دلایل بروز مقاومت آنتی بیوتیکی
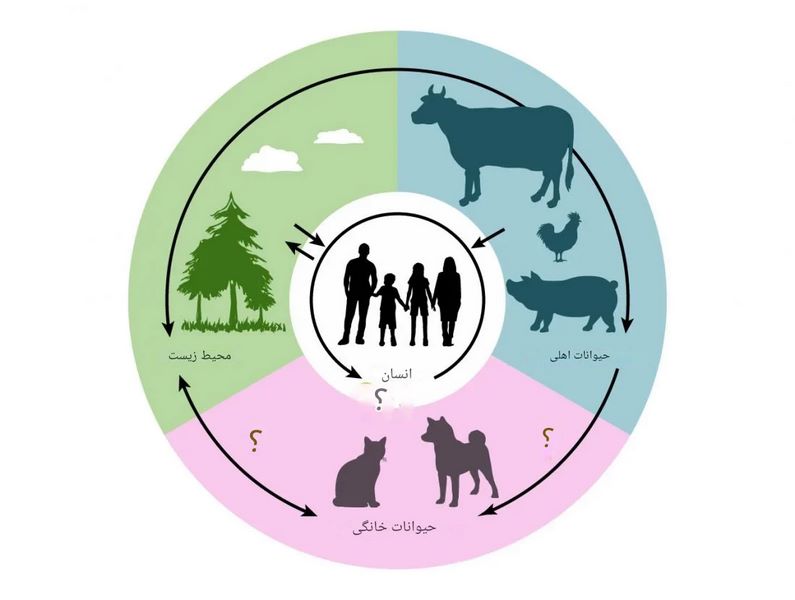
استفاده و سوء استفاده از آنتی بیوتیک ها و ضد قارچ ها هم در انسان و هم در حیوانات می تواند باعث فشار انتخابی بر میکروب ها شود. یعنی میکروب هایی که مقاومت پیدا کرده اند زنده می مانند، تکثیر می شوند و خصوصیات مقاومتی خود را به سایر میکروب ها منتقل می کنند. یکی دیگر از علت های مقاومت آنتی بیوتیکی این است که، میکروب های مقاوم می توانند در جاهای مختلف (نقاط مختلف انتشار) بین افراد، حیوانات، محیط زیست و مواد غذایی منتقل شوند. این انتقال در تأسیسات بهداشتی و درمانی، جامعه، محیط زیست و سالن های پرورش طیور رخ می دهد.
ضمنا، جا به جایی افراد یا حمل و نقل طیور و کالاها در سراسر جهان باعث گسترش سریع مقاومت ضد میکروبی می شود. انتقال ژن مقاومتی بین میکروبها یک عامل مهم دیگر است. میکروبها میتوانند ژنهای مقاومت را به سایر میکروبها منتقل کنند که این موضوع باعث گسترش سریع تر مقاومت می شود.
مکانیسم های مقاومت آنتی بیوتیکی
مکانیسمهایی که باعث مقاومت باکتری به آنتی بیوتیک و ایجاد پدیده مقاومت ضدمیکروبی (AMR) در آن می شود شامل جلوگیری از رسیدن آنتیبیوتیک به هدف، غیرفعال کردن آنتیبیوتیک , پمپاژ آنتیبیوتیک به خارج از سلول است. حال چگونگی فعالیت باکتری های مقاوم و علت اثر نکردن آنتی بیوتیک را بررسی می کنیم.
- این باکتری ها در جذب دارو محدودیت ایجاد می کنند؛ به طوری که دارو نتواند وارد سلول ها شود.
- آن ها با ایجاد جهش یا تغییر در ساختار مولکولی هدف دارو، مانع از اثر کردن آن می شوند.
- این باکتری ها آنزیمهایی تولید میکنند که دارو را به صورت شیمیایی تغییر میدهند و آن را غیر فعال میسازند.
- سلول های باکتریایی دارو را پس از ورود و قبل از اینکه به هدف داخل سلول برسد، از طریق پمپ های افلاکس به بیرون هدایت می کنند.
این مکانیسمها ممکن است ذاتی یا اکتسابی باشند. برخی باکتریها به طور طبیعی قادر به ایجاد مقاومت و بی اثر کردن آنتی بیوتیک هستند و برخی دیگر ژنهای مقاومت را از دیگر میکروبها کسب میکنند.
مقاومت چنددارویی (MDR) در اسینتوباکتر
مقاومت چنددارویی به حالتی گفته میشود که باکتری نسبت به سه یا بیش از سه کلاس اصلی آنتیبیوتیک مقاومت نشان میدهد. اسینتوباکتر به شدت در معرض درگیری با این مقاومت چندگانه است. این باکتری دارای شرایط زیر است:
- دارای عناصر ژنتیکی متحرک مانند پلاسمیدها و ترانسپوزونها هاست.
- میتواند ژنهای مقاوم را به راحتی از دیگر باکتریها دریافت کند.
- برخی گونهها دارای اپرون ها یا operons (مجموعهای از ژنها در باکتریهاست که به صورت هماهنگ تنظیم و بیان میشوند) هستند تا یک عملکرد خاص مانند مقاومت باکتریایی را ایجاد کنند. آن ها به طور همزمان چندین ژن مقاومت را تولید میکنند. درمان با یک یا دو آنتیبیوتیک ممکن است ناکافی باشد چون باکتری به طور همزمان چند خط دفاع دارد.
پیامدهای مقاومت آنتیبیوتیکی در دام، طیور و حیوانات خانگی
مقاومت در اسینتوباکتر محدود به انسان نیست و مطالعات نشان دادهاند که این باکتری در حیوانات نیز یافت میشود. مقاومت آنتی بیوتیکی باعث کاهش سلامت دام و طیور می شود و میتواند تولید محصولات دامی را کاهش دهد و امنیت غذایی را به خطر بیندازد. همچنین در پی استفاده گسترده از آنتیبیوتیکها برای درمان عفونت ها در دام و طیور میتواند به محیط زیست وارد شده و تعادل میکروبی خاک و آب را مختل کند، که بر دیگر موجودات زنده تأثیر میگذارد.
همچنین ارتباط با حیوانات خانگی باعث انتقال ژن های مقاوم از آن حیوانات به انسان می شود و در نهایت باعث تشدید انواع مقاومت آنتی بیوتیکی در محیط زیست می شود.
پیامدهای مقاومت اسینتوباکتر در انسان
در بیمارستانها، اسینتوباکتر بومانی (A. baumannii) یکی از دلایل اصلی عفونتهای بیمارستانی به ویژه در بیماران بستری در بخش مراقبت ویژه (ICU) است. این عفونتها شامل:
· عفونتهای زخم جراحی :
عدم مراقبت از زخم ها و رعایت پروتکل های بهداشتی می تواند باعث مبتلا شدن بیماران بیمارستان ها به عفونت های مقاوم شود.
·سپسیس (عفونت خونی):
سپسیس یک پاسخ التهابی شدید بدن به عفونت است که میتواند به اندامها و بافتهای بدن آسیب برساند و باعث تب، لرز و افزایش ضربان قلب شود.
·پنومونی:
عفونت های مقاوم باعث افزایش مرگ و میر ناشی از پنومونی در انسان ها می شوند. عدم رعایت های دستورالعمل های درمانی توسط بیمار می تواند این مقاومت را تشدید کند.
·عفونتهای ادراری مقاوم:
کسانی که سیستم ایمنی ضعیفی دارند یا مدت طولانی در بیمارستان بستری بوده اند، بیشتر در معرض ابتلا به این بیماری هستند.
چگونه میتوان با مقاومت آنتیبیوتیکی در اسینتوباکتر مقابله کرد؟
- پایش مقاومت در دام و انسان: ایجاد بانک های اطلاعاتی مشترک برای نظارت مداوم.
- کاهش مصرف غیرضروری آنتیبیوتیکها در دامپزشکی : استفاده هدفمند و تحت نظر دامپزشک.
- افزایش آگاهی دامداران و صاحبان حیوانات خانگی: اطلاع رسانی در مورد خطر مقاومت و رعایت بهداشت.
- همکاری بین بخش های مختلف: پیوند بین دامپزشکی، پزشکی و محیط زیست برای مقابله هماهنگ با مقاومت آنتیبیوتیکی.
کاهش مقاومت چنددارویی در طیور با آنتی بیوتیک گیاهی
گیاهان دارویی از سال های خیلی دور برای درمان بیماری ها و تقویت ایمنی و دستگاه گوارش کاربرد داشتند. در دهه گذشته، تحقیقات فراوان نشان داده که دارو های گیاهی حاوی مواد موثره دارویی هستند که می توان با استفاده از آن ها انواع بیماری های باکتریایی، انگلی، قارچی و ویروسی را کنترل کرد. مقابله با این بیماری ها با استفاده از دارو های شیمیایی خطر افزایش مقاومت چندگانه را افزایش می دهد و این موضوع باعث دشواری در درمان عفونت های ایجاد شده توسط پاتوژن های باکتریایی می شود. آنتی بیوتیک گیاهی آریوبیوتیک (Ariobiotic)، مخصوص طیور می باشد و به جلوگیری از آسیب های ناشی از مقاومت ضد میکروبی کمک می کند. این داروی گیاهی برخلاف ترکیبات شیمیایی دارای دوره منع مصرف نیست، لذا نیازی به قطع دارو قبل از کشتار مرغ ها یا بهره برداری از تخم مرغ ها نیست.
برای اطلاعات بیشتر راجع به آنتی بیوتیک گیاهی طیور، آریوبیوتیک کلیک کنید
جمعبندی
با توجه به افزایش بی سابقه ی مقاومت آنتی بیوتیکی در باکتری های مختلف نظیر اسینتوباکتر بومانی، انسان ها و صنعت دامداری در خطر ضرر اقتصادی هستند. با روندی که در حال حاضر شاهد آن هستیم، در آینده نزدیک آمار ابتلا به عفونت های مقاوم بالا می رود و مسئول مرگ میلیون ها انسان و تلفات گسترده در صنعت پرورش طیور می گردد.