مواد ضد میکروبی شامل مجموعهی گستردهای از عوامل آنتیباکتریال هستند که برای اهداف گوناگون در حوزهی سلامت انسان و حیوان به کار میروند. این مواد بر اساس مکانیسم اثرشان به گروههای مختلفی تقسیم میشوند که به آنها کلاسهای دارویی می گویند. همچنین، مواد ضد میکروبی بر اساس اهمیتشان در پزشکی انسانی و دامپزشکی نیز طبقهبندی میشوند.

کلاسهای داروهای ضد میکروبی
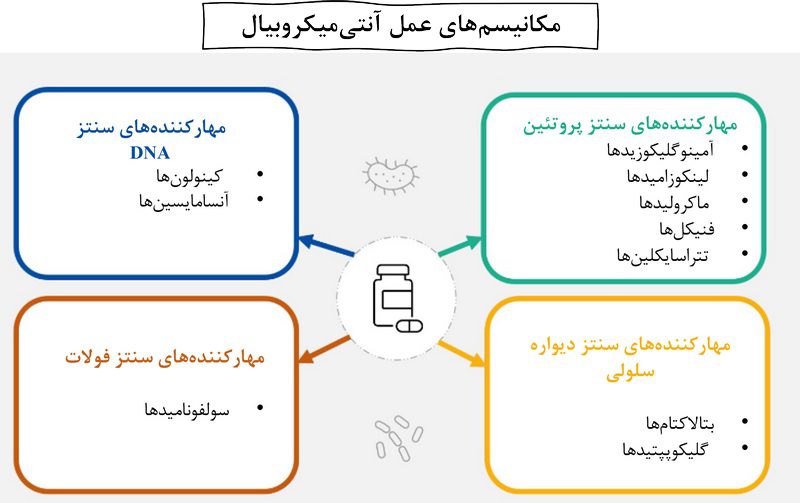
مواد ضد میکروبی از مکانیسمهای متفاوتی برای از بین بردن یا مهار رشد باکتریها استفاده میکنند. برخی از مهمترین کلاسهای آنتیبیوتیکی به شرح زیر است:
-
آمینوگلیکوزیدها (Aminoglycosides)
این دسته شامل داروهایی مانند آمیکاسین (amikacin)، جنتامایسین (gentamicin) و کنامایسین (kanamycin) است. این داروها با مهار تولید پروتئینهای باکتریایی عمل میکنند. همچنین این ترکیبات نفرونتوکسیک و اوتوتوکسیک هستند و استفاده از آن ها می تواند منجر به آسیب کلیه و گوش شود.
-
آنسامایسینها (Ansamycins)
این گروه شامل ریفامپیسین (rifampicin) است که با مهار تولید مادهی ژنتیکی باکتری، آن را از بین میبرد.
-
بتا-لاکتامها (Beta-Lactams)
این گروه شامل داروهایی مانند پنیسیلینها مانند آمپیسیلی، کرباپنمها مانند مروپنم، و سفالوسپورینها مانند سفوتاکسیم است. این داروها با جلوگیری از تشکیل دیوارهی سلولی باکتری باعث مرگ آن میشوند.
-
گلیکوپپتیدها (Glycopeptides)
این دسته شامل داروهایی مانند وانکومایسین (vancomycin) است که در فرآیند تشکیل دیوارهی سلولی باکتری اختلال ایجاد میکند. این کار از طریق اتصال دارو به دیوارهی سلولی باکتری و جلوگیری از تقسیم موفق آن انجام میشود. این داروها اغلب بهعنوان آخرین راه درمانی برای عفونتهای ناشی از باکتریهای مقاوم به چند دارو استفاده میشوند.
-
لینکوزامیدها (Lincosamides)
این گروه شامل دارویی مانند کلیندامایسین (clindamycin) است که با مهار سنتز پروتئین باکتریایی از تکثیر باکتری جلوگیری میکند.
-
ماکرولیدها (Macrolides)
این دسته شامل داروهایی مانند آزیترومایسین (azithromycin) و اریترومایسین (erythromycin) است. این داروها با مهار سنتز پروتئین در باکتری باعث از بین رفتن آن میشوند.
-
فنیکولها (Phenicols)
این گروه شامل دارویی به نام کلرامفنیکل (chloramphenicol) است که از طریق مهار سنتز پروتئین در باکتریها موجب مرگ آنها میشود.
-
کینولونها (Quinolones)
این دسته شامل کینولونها مانند اسید نالیدیکسیک (nalidixic acid) و فلوئوروکینولونها مانند سیپروفلوکساسین (ciprofloxacin) است. این داروها با جلوگیری از سنتز DNA در باکتریها باعث نابودی آنها میشوند.
-
سولفونامیدها (Sulfonamides)
این گروه شامل آنتیبیوتیکی به نام سولفامتاکسازول (sulfamethoxazole) است که معمولاً همراه با تریمتوپریم (trimethoprim) استفاده میشود. این ترکیبات با جلوگیری از تولید اسید فولیک که باکتریها برای رشد و تکثیر به آن نیاز دارند عمل میکنند.
-
تتراسایکلینها (Tetracyclines)
این گروه شامل داروهایی مانند تتراسایکلین (tetracycline) و تیگِسایکلین (tigecycline) است. این داروها با مهار سنتز پروتئین در باکتریها از رشد و تکثیر آنها جلوگیری میکنند.
مکانیسمهای مقاومت آنتی بیوتیکی
میکروبها برای زنده ماندن میتوانند استراتژیهای دفاعی علیه آنتیبیوتیکها و داروهای ضدقارچ ایجاد کنند که به آنها مکانیزمهای مقاومت گفته میشود.. باکتریها و قارچها میتوانند ژنهایی برای انواع مختلف مقاومت داشته باشند. نکته نگران کننده این است که میکروبهای مقاوم میتوانند مکانیزمهای مقاومت خود را به میکروبهای دیگر که قبلاً در معرض آنتیبیوتیک یا داروی ضدقارچ قرار نگرفتهاند، منتقل کنند.
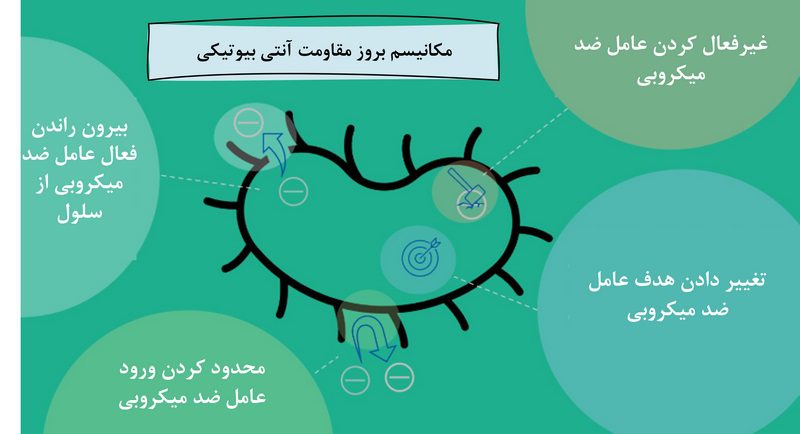
باکتریها میتوانند از طریق مکانیسمهای زیر خود را با اثر عوامل ضد میکروبی سازگار کرده و در برابر آنها زنده بمانند:
۱. محدود کردن ورود عامل ضد میکروبی
برخی باکتریها قادرند دیوارهی سلولی خود را تغییر دهند تا ورود بعضی از عوامل ضد میکروبی را محدود کنند (برای مثال: ضخیمتر کردن دیواره، از بین بردن یا تغییر دادن منافذی که برخی از داروها از طریق آن وارد سلول میشوند و غیره).
باکتریهایی که فاقد دیوارهی سلولی هستند، بهطور طبیعی در برابر عوامل ضد میکروبی که روی دیوارهی سلولی اثر میگذارند، مانند مهارکنندههای دیوارهی سلولی، مقاوماند.
۲. تغییر دادن هدف عامل ضد میکروبی
باکتریها میتوانند محل هدفی را که داروی ضد میکروبی بر آن اثر میگذارد تغییر دهند؛ برای مثال برخی از باکتری ها در ریبوزوم خود تغییر ایجاد می کنند و از این طریق در برابر ماکرولید ها مقاوم می شوند و یا می توانند با تغییر پروتئین های دخیل در سنتز DNA در برابر کینولون ها مقاوم شوند. در نتیجه داروهای ضد میکروبی نمی توانند به اهداف متصل شوند و اثر خود را از دست می دهند.
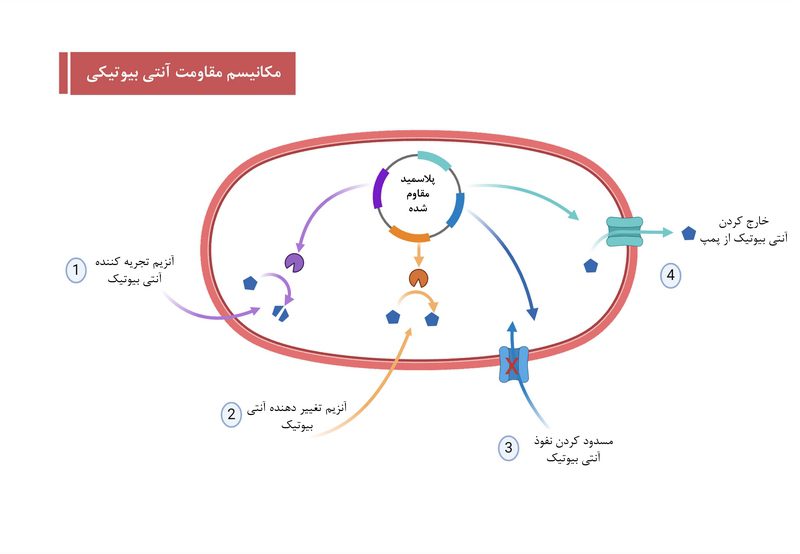
۳. غیرفعال کردن عامل ضد میکروبی
باکتریها میتوانند یک عامل ضد میکروبی را از طریق تجزیهی آن یا افزودن یک گروه شیمیایی به آن، غیرفعال کنند.
برای نمونه، برخی باکتریهای مقاوم آنزیمهایی به نام بتا-لاکتاماز تولید میکنند که با شکستن بخش حیاتی ساختار دارو، ترکیبات بتا-لاکتام را غیرفعال میکنند.
همچنین برای مقاوم شدن در برابر آمینوگلیکوزیدها، باکتریها میتوانند پروتئینهایی تولید کنند که گروههای شیمیایی مختلفی را به این داروها اضافه میکنند و در نتیجه دارو دیگر قادر به عملکرد مؤثر نخواهد بود.
۴. بیرون راندن فعال عامل ضد میکروبی از سلول
باکتریها دارای پمپهایی به نام پمپهای افلوکس (Efflux pumps) یا همان پمپ های خارج کننده دارو هستند که بهصورت فعال مواد سمی را از درون سلول خارج میکنند.
باکتریهای مقاوم میتوانند از این پمپها برای خارج کردن عوامل ضد میکروبی از سلول باکتریایی استفاده کنند، و به این ترتیب از اثر تخریبی دارو جلوگیری نمایند.
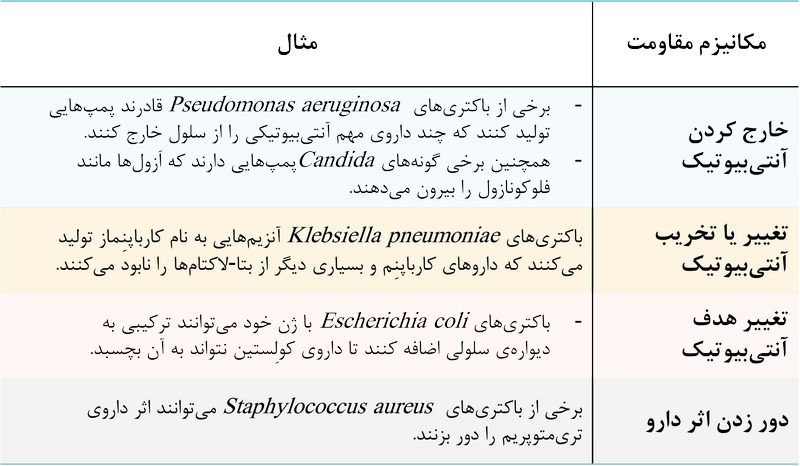
در جدول زیر مثال هایی از باکتری های مقاوم شده و مکانیسم آن ها آمده است: